缺氧型生殖核心問題
生殖器官的慢性缺氧是所有問題的根源
缺氧與內分泌問題
在女性的生殖系統中, 有五個最重要也最基本的內分泌荷爾蒙調控著身體, 從而形成規律的月經週期。一旦因為身體壓力或飲食等等問題導致慢性缺氧時, 則將嚴重發生內分泌的失調, 而使規律的月經週期遭到干擾破壞, 輕則可能造成不孕,問題, 重則可能快速形成腫瘤或者癌症。為此, 我們將深入探討其中的關係。
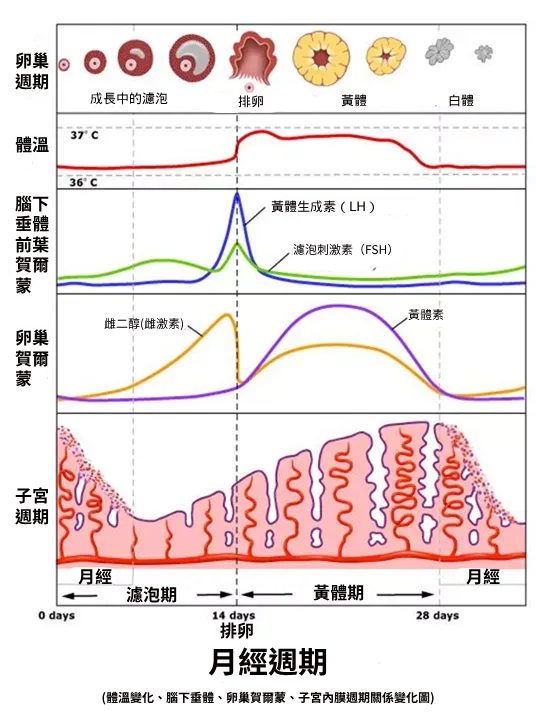 這些女性的生殖賀爾蒙, 學術上先簡單歸類在身體的一條軸線上做解說, 就是先從中腦的下視丘神經細胞開始所分泌的一種稱作『促性腺激素釋放激素』(gonadotrophin-releasing hormone) 簡稱(GnRH)的賀爾蒙開始, 透過這個主要GnRH激素的釋出,一層一層地向下啟動及調控女性生殖器官的功能運作。
這些女性的生殖賀爾蒙, 學術上先簡單歸類在身體的一條軸線上做解說, 就是先從中腦的下視丘神經細胞開始所分泌的一種稱作『促性腺激素釋放激素』(gonadotrophin-releasing hormone) 簡稱(GnRH)的賀爾蒙開始, 透過這個主要GnRH激素的釋出,一層一層地向下啟動及調控女性生殖器官的功能運作。
當這個GnRH適量的分泌到下視丘下方的腦下垂體前葉時, 就會刺激腦下垂體前葉上的促性腺細胞, 分別的分泌出兩種荷爾蒙: 第一,是稱作促黃體生成素(luteinizing hormone) 簡稱(LH)的賀爾蒙, 第二, 則是稱作濾胞刺激素(Follicle stimulating hormone)簡稱(FSH) 的賀爾蒙。顧名思義, 促黃體生成素(LH)的主要作用就是刺激卵巢中成熟的濾胞在釋出卵子後, 殘留的濾泡細胞可以分泌出黃體素的一種賀爾蒙。而濾胞刺激素(FSH)的主要功能則是刺激卵子周圍的細胞分裂增生而形成並長成為成熟濾泡的一種賀爾蒙 。
接著如同上面所述, 上面這兩種賀爾蒙到達卵巢後, 就會促進生成並成長濾泡, 而濾泡上面的濾泡細胞,則會在不同時期分別分泌不同劑量的兩種賀爾蒙, 第一是大家耳熟能詳的雌激素又稱作雌二醇(E2), 第二種則稱作黃體素。雌激素的主要作用是刺激細胞分裂而成長組織,包括刺激濾泡細胞形成成熟濾泡、子宮內膜組織增厚、子宮內膜周邊血管增生、子宮頸形成黏液、 陰道黏膜增生等等直接功能。而黃體素的主要功能則是抑制鈣離子進入細胞, 因此以維持子宮內膜穩定為受精卵著床為目標、抑制子宮收縮防止流產、當懷孕時由胎盤持續分泌黃體素以維持子宮內膜環境、防止免疫系統攻擊胚胎、同時抑制乳腺排乳直到產後才啟動泌乳等等。
而缺氧與上面這五種賀爾蒙的生成、分泌、與功能則是息息相關。
延伸閱讀:
一、缺氧與促性腺激素釋放激素的關係
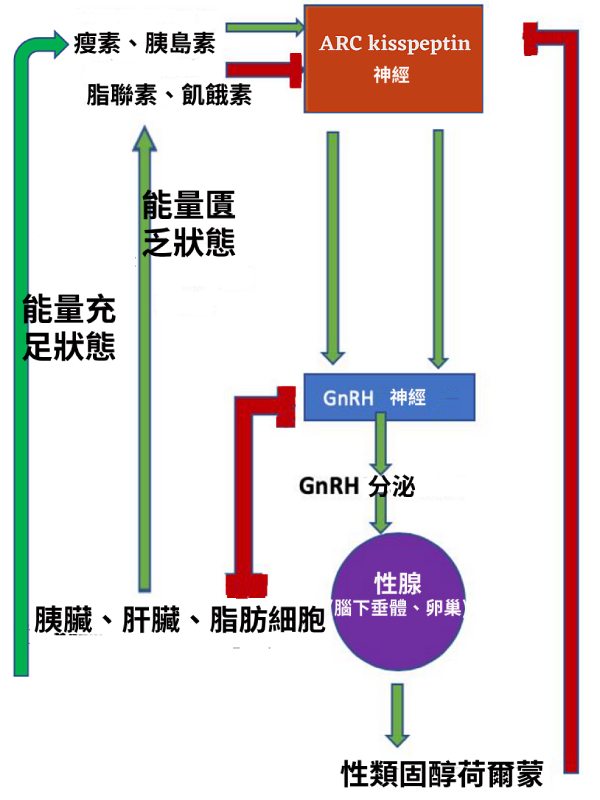 當女性身體由童年期成長至青春期之後,由於身體的機能與能量的儲備接近完整, 簡單的說就是處於身體能量最佳的有氧代謝狀態下, 因此身體細胞會由一組被稱作Kiss-1的基因,大量表現並產出一類稱作Kisspeptin的短鏈特別胜肽,與下視丘中 GPR54/KISS1R 受體結合,因而強力促進促性腺激素釋放激素( GnRH)的分泌。這組Kiss-1的基因專門促進細胞中的糖解代謝產物轉化進入粒線體, 去進行高能量產出的有氧代謝途徑,而具有抑制癌症發生與轉移的功能, 同時也具有強化性與生殖能力的功能。
當女性身體由童年期成長至青春期之後,由於身體的機能與能量的儲備接近完整, 簡單的說就是處於身體能量最佳的有氧代謝狀態下, 因此身體細胞會由一組被稱作Kiss-1的基因,大量表現並產出一類稱作Kisspeptin的短鏈特別胜肽,與下視丘中 GPR54/KISS1R 受體結合,因而強力促進促性腺激素釋放激素( GnRH)的分泌。這組Kiss-1的基因專門促進細胞中的糖解代謝產物轉化進入粒線體, 去進行高能量產出的有氧代謝途徑,而具有抑制癌症發生與轉移的功能, 同時也具有強化性與生殖能力的功能。
相反的, 當身體長期處於慢性缺氧狀態的下,這代表身體轉換能量的效能大幅減退, 也因此代表該女性的身體基本上並不適合生育的功能,所以Kiss-1的基因表現大幅減少,也因此對於控制生殖的上游總開關-促性腺激素釋放激素 GnRH,出現明顯減少分泌的趨勢。
延伸閱讀:
KiSS-1/kisspeptins and the metabolic control of reproduction
二、缺氧與黃體生成素的關係
同時慢性缺氧針對促黃體生成素(LH)也有明顯的抑制功能, 從許多的動物試驗中可觀察的到, 當動物面臨到慢性缺氧壓力時,促黃體生成素的分泌將比正常的對照組明顯少了許多, 同時也不再有月經的出現。在醫界的臨床統計發現當病患遭受到如慢性呼吸道疾病、心血管疾病、慢性腎臟疾病、慢性貧血性疾病等等類直接造成慢行缺氧的女性族群, 她們的促黃體生成素(LH)分泌水平都呈現明顯的低下不足,同時也伴隨無月經症或經期混亂等問題。
延伸閱讀:
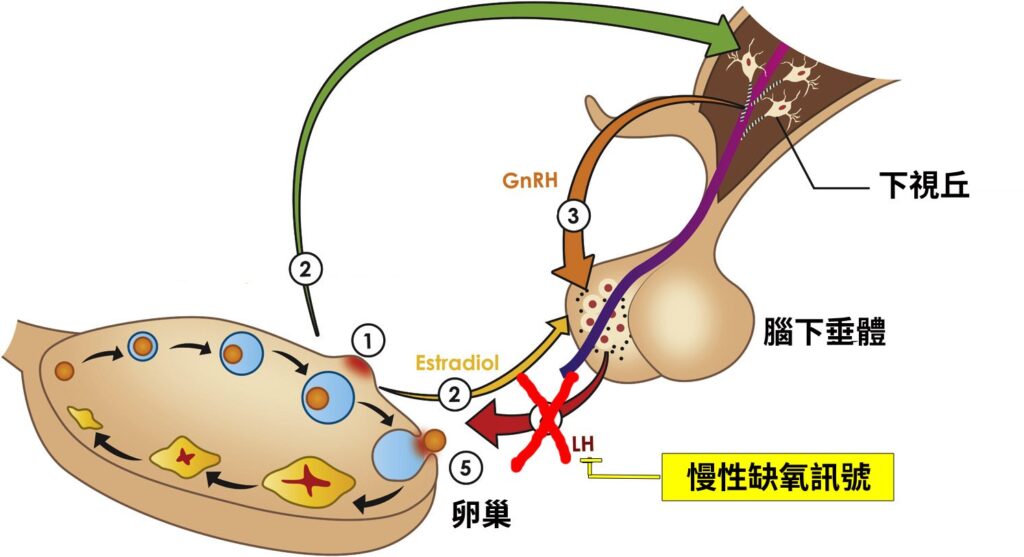
三、缺氧與濾泡刺激素的關係
對於濾胞刺激素(FSH)與缺氧的關係, 則呈現相當複雜的交替現象,在正常月經排卵前期的狀態下, 當第一波的濾泡刺激素(FSH)分泌到達卵巢後, 它會刺激濾泡上的卵泡細胞生成大量的缺氧誘發因子(HIF-1), 透過HIF-1再去啟動下游的因子, 像是血管內皮增生因子(VEGF)在卵泡周邊去執行新生血管的任務,同時也會驅使HIF-1去活化下游的金屬基質蛋白酶(MMP), 在卵泡周邊執行剪除胞外基質的纖維束縛,以快速成長為成熟的卵泡, 同時也在排卵前後的第二大波的濾泡刺激素FSH到達成熟卵泡後, 再次加強HIF-1與MMP的分泌, 直接破壞卵泡之間的結構以及卵巢髓質與皮質的結構,才能讓卵泡得以從卵巢突出並破裂,而形成排卵的生殖目的。
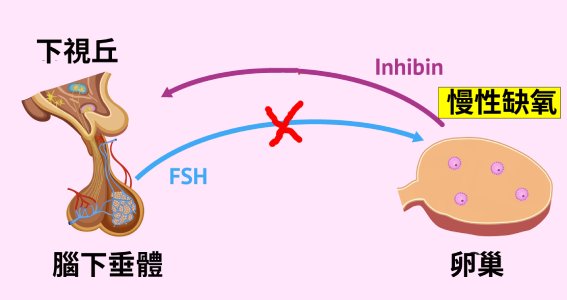 只不過,當身體與卵巢本身原本就處於慢性缺氧的狀態下, 在FHS的刺激下, 在卵巢髓質裡許許多多的卵子與周邊的顆粒細胞, 也會因此啟動形成卵泡的動作,因而形成大大小小不成熟的卵泡,而這些卵泡組織上的顆粒細胞, 也會在缺氧誘發因子HIF-1的助力下, 不斷地生產出過量的抑制素(Inhibin), 這除了直接回饋的抑制住在腦下垂體前葉細胞對濾胞刺激素FSH 的分泌,最重要的還會造成卵巢多囊性囊腫等等相關的生殖疾病。
只不過,當身體與卵巢本身原本就處於慢性缺氧的狀態下, 在FHS的刺激下, 在卵巢髓質裡許許多多的卵子與周邊的顆粒細胞, 也會因此啟動形成卵泡的動作,因而形成大大小小不成熟的卵泡,而這些卵泡組織上的顆粒細胞, 也會在缺氧誘發因子HIF-1的助力下, 不斷地生產出過量的抑制素(Inhibin), 這除了直接回饋的抑制住在腦下垂體前葉細胞對濾胞刺激素FSH 的分泌,最重要的還會造成卵巢多囊性囊腫等等相關的生殖疾病。
延伸閱讀:
四、缺氧與雌激素的關係
在女性的卵巢中,卵泡所分泌的雌激素(E2)是身體生殖系統中最重要的賀爾蒙之一, 它的形成其實是先從由膽固醇開始所生成的, 先是透過P450scc 蛋白將單固醇轉化為孕烯醇酮(Pregnenolone), 再透過 3β-HSD轉化為黃體素(Progesteron), 之後再透17α-羥化酶和CYP17A1等蛋白轉化成雄烯二酮(Androstenedione), 然後再由 17β-HSD蛋白酶轉化成睪酮(Testosterone), 最後, 也是最關鍵的步驟, 就是透過一個稱作CYP19A1的芳香化酶的關鍵酵素, 將睪酮轉化成雌激素(E2)。
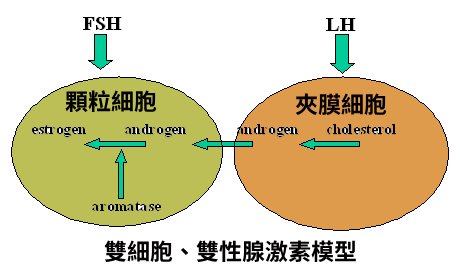 還要特別說明的是, 從前面膽固醇到黃體素再到睪酮,這些步驟都是在那些包裹在卵泡膜外層的夾膜細胞內部所進行的轉化。 而唯有轉化成雌激素這個關鍵步驟是在卵泡膜內的顆粒細胞內所分泌的芳香化酶在進行。因此可以說前面所提到的濾胞刺激素(FSH), 只有對卵泡內的顆粒細胞起作用, 而促黃體素生成素(LH), 則只對卵泡膜外層的夾膜細胞起作用, 這個協同作用在生物學界還特別稱它們為『雙細胞、雙性腺激素模型』(Two-cell, two-gonadotropin model)。
還要特別說明的是, 從前面膽固醇到黃體素再到睪酮,這些步驟都是在那些包裹在卵泡膜外層的夾膜細胞內部所進行的轉化。 而唯有轉化成雌激素這個關鍵步驟是在卵泡膜內的顆粒細胞內所分泌的芳香化酶在進行。因此可以說前面所提到的濾胞刺激素(FSH), 只有對卵泡內的顆粒細胞起作用, 而促黃體素生成素(LH), 則只對卵泡膜外層的夾膜細胞起作用, 這個協同作用在生物學界還特別稱它們為『雙細胞、雙性腺激素模型』(Two-cell, two-gonadotropin model)。
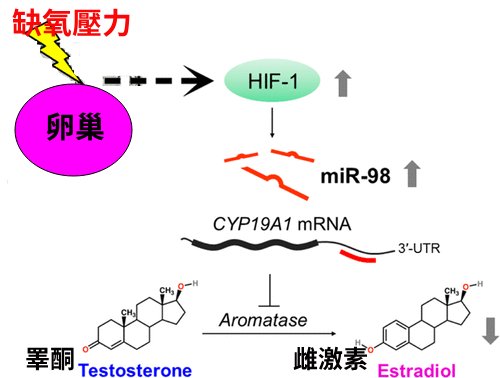 透過許多先進的分子試驗發現, 缺氧誘發因子(HIF-1)會分泌製造一些特別的miRNA,再透過這些miRNA去抑制那個稱作CYP19A1的芳香化酶的關鍵酵素的製造和活性,而減少雌激素的製造分泌。 也就是說, 當人體或卵巢發生慢性缺氧狀態時, 將減少了雌激素的分泌濃度, 這除了造成卵泡的發育不良之外、其他如子宮內膜的生長與增厚、子宮血管的新生重建、子宮頸的黏膜防禦、以及對受精卵的著床等等, 都將有重大的負面影響。
透過許多先進的分子試驗發現, 缺氧誘發因子(HIF-1)會分泌製造一些特別的miRNA,再透過這些miRNA去抑制那個稱作CYP19A1的芳香化酶的關鍵酵素的製造和活性,而減少雌激素的製造分泌。 也就是說, 當人體或卵巢發生慢性缺氧狀態時, 將減少了雌激素的分泌濃度, 這除了造成卵泡的發育不良之外、其他如子宮內膜的生長與增厚、子宮血管的新生重建、子宮頸的黏膜防禦、以及對受精卵的著床等等, 都將有重大的負面影響。
延伸閱讀
Evidence for microRNA-mediated regulation of steroidogenesis by hypoxia
五、缺氧與黃體素的關係
透過前面雌激素生物合成途徑的簡略說明中可以明瞭,黃體素主要在卵泡的外層莢膜細胞層內進行製造,它透過促黃體素生成素(LH)去活化莢膜細胞內的3β-HSD蛋白酶,因而大量生成並分泌黃體素。 由於黃體素的主要功能是抑制鈣離子進入細胞, 而能抑制子宮肌的收縮。這個動作可以維持子宮內膜穩定, 防止流產,並在懷孕後由胎盤持續分泌黃體素, 以維持子宮內膜環境、防止免疫系統攻擊胚胎、同時抑制乳腺排乳直到產後才啟動泌乳等等。
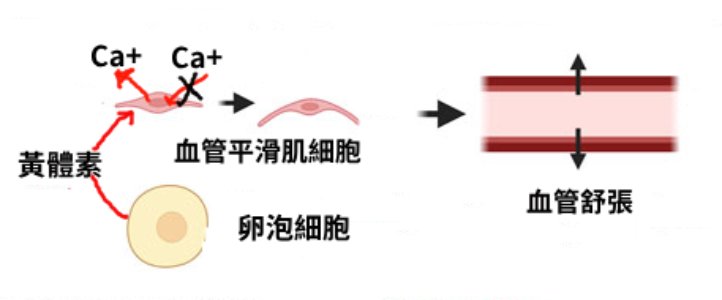 這些動作都是為了提供之後的卵子、受精卵、甚至胚胎都能在有氧的環境下生長。因此在生理的意義上,即使身體遭遇缺氧環境, 也應該要大量的分泌黃體素。而事實上在基因分子的層面研究也發現, 當遭遇慢性缺氧時, 卵泡內外的卵泡細胞會出現大量的缺氧誘發因子HIF-1, 但它們卻反而可以活化3β-HSD蛋白酶,去生成大量的黃體素, 這應該也算是對生物體的一種最早的生物保護機制吧。同時在人類胚胎的成長方面, 缺氧誘發因子HIF-1一直是主導胚胎發育成型的最重要因子,因此從胚胎到分娩之間的期間, 缺氧誘發因子HIF-1必需不斷的刺激黃體素持續的分泌,以確保卵子、胚胎及母體的安全。
這些動作都是為了提供之後的卵子、受精卵、甚至胚胎都能在有氧的環境下生長。因此在生理的意義上,即使身體遭遇缺氧環境, 也應該要大量的分泌黃體素。而事實上在基因分子的層面研究也發現, 當遭遇慢性缺氧時, 卵泡內外的卵泡細胞會出現大量的缺氧誘發因子HIF-1, 但它們卻反而可以活化3β-HSD蛋白酶,去生成大量的黃體素, 這應該也算是對生物體的一種最早的生物保護機制吧。同時在人類胚胎的成長方面, 缺氧誘發因子HIF-1一直是主導胚胎發育成型的最重要因子,因此從胚胎到分娩之間的期間, 缺氧誘發因子HIF-1必需不斷的刺激黃體素持續的分泌,以確保卵子、胚胎及母體的安全。
延伸閱讀:
hypoxia-enhanced synthesis of progesterone during luteinization
